【胎母输血综合征高危因素】
目前胎母输血综合征的发病机制尚不明确,考虑和胎盘屏障损伤有关。
FMH的发生可能与以下因素有关①胎儿因素:胎儿发育异常、双胎妊娠等;②胎儿附属物异常:胎盘早剥、前置胎盘、前置血管、绒毛膜癌、绒毛膜血管瘤、脐静脉血栓等;③母体因素:如吸烟、多产、外伤、高血压、自身免疫性疾病、腹部创伤等;④医源性因素:缩宫素引产、外倒转、羊膜腔穿刺术及绒毛穿刺取样等。
尽管如此,大多数胎母输血仍发生在于正常妊娠,80%左右的病例病因不明。
【胎母输血综合征的诊断】
临床表现:
①孕妇主诉胎动减少或消失;不明原因的死胎。当胎儿失血量达 30 ml 时则引起相应的临床表现。
②新生儿出生可表现为皮肤苍白、贫血、休克、心衰等,经常规新生儿复苏效果不好,苍白与窒息程度不一致。
③对母亲的影响:母亲可因母胎血型不合而发生溶血,出现发热、寒颤等溶血性输血反应。
辅助检查:
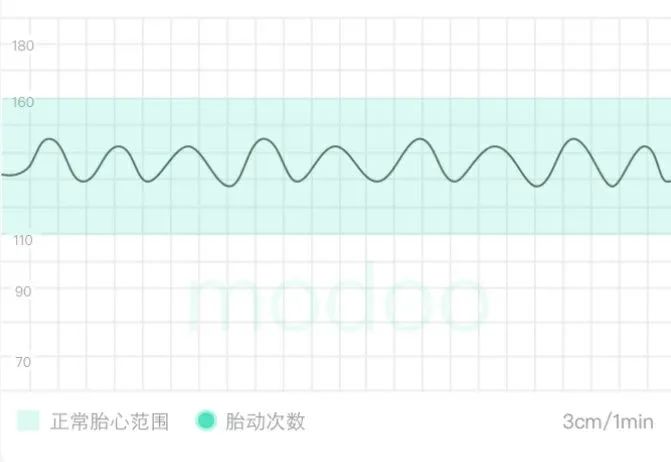
①胎心监测:正弦波。也可表现为胎心过速、过缓或晚期减速 。
真正典型的胎心正弦波的诊断标准是:
-
胎心率基线120~160次/min,伴有规律的波动;
-
变异振幅为5~15次/min(但很少这么大);
-
频率:每分钟2~5个周期;
-
固定的或平坦的稀变异;
-
正弦波波形在胎心基线上下波动;
-
无正常胎心基线变异或反应性区域。胎心监护少见典型的胎心正弦波,一旦出现任何可疑的胎心正弦波,无论典型的还是间断性的,均应引起临床医师的高度警惕。
②超声:提示胎儿水肿;胎儿大脑中动脉收缩期峰值流速(MCA-PSV)与胎儿贫血存在相关性,当 MCA-PSV≥1.5MoM 时提示胎儿中重度贫血。
③KB试验(又称“酸洗脱试验”):是目前FMH最常见的筛查方法。原理是:成人血红蛋白比胎儿血红蛋白抗酸能力更强,经酸性缓冲液洗脱后,胎儿红细胞被伊红染色,通过计数红染细胞可确定胎儿红细胞占全部细胞的比例,正常值≤3%。KB实验阳性并不是FMH的特异性指标,在一些其他疾病如遗传性胎儿血红蛋白持续存在或特殊类型地中海贫血时,也会出现 KB实验阳性,因此FMH的诊断需结合临床表现及其他辅助。

④母血甲胎蛋白(AFP):排除可引起AFP升高的疾病后,母血AFP值异常增高与胎盘屏障完整性受到破坏有关。正常孕妇血清中 AFP,最高不超过300ug/ml,但 FMH患者可高达1000ug/ml以上,分娩后会逐渐下降至正常。
⑤其他检查:流式细胞仪、荧光标记技术、胎盘病检。
“ 胎母输血综合征的治疗
治疗方案取决于胎儿孕周及失血量
终止妊娠及出生后输血:当胎儿近足月或出生后生存能力较强时,应首选终止妊娠。
宫内输血:当胎儿为远离足月儿,出生后存活几率极低,不存在其他急诊终止妊娠指征的情况下,首选宫内输血,尽量延长孕周。血细胞比容(HCT)<0.3% (孕周< 32w)作为宫内输血指征,主张连续宫内输血(RH阴性 O 型血)。输血量根据胎儿血细胞比容、体重和胎龄决定。胎儿血细胞比容≥0.4或血红蛋白≥150 g/L作为结束输血的指标。
-
孕妈妈需要定期规范产检;
-
孕晚期一定要注意胎动,掌握胎动的规律性,如果胎动异常,需立即就诊;
-
胎动减少结合胎心监护、血液甲胎蛋白筛查、超声大脑中动脉收缩期峰值流速,医生可以早期诊断胎母输血综合征;
-
新生儿苍白与窒息程度不一致时,则应高度怀疑FMH。




 滇公网安备 53262102000108号
滇公网安备 53262102000108号